Le 5 septembre 2001, le visage de Patrick Hardison a pris feu.
Contenu connexe
- Besoin d'un nouvel orgue? Le chirurgien Anthony Atala voit un avenir où vous pouvez simplement l'imprimer
Le pompier volontaire âgé de 27 ans avait grimpé dans une maison mobile par une fenêtre en feu après avoir entendu un homme crier que sa femme risquait d'être coincée à l'intérieur. Il s'est avéré que la femme de l'homme n'était pas du tout à l'intérieur; elle pêchait dans un ruisseau en bas de la route. Hardison n'a pas été aussi chanceux. Une fois à l'intérieur, le plafond s'est effondré. Hardison déchira son masque de pompier, seulement pour le sentir fondre dans ses mains. Au moment où il a été retiré de la fenêtre et que les ambulanciers paramédicaux lui ont passé une intraveineuse au bras, ses camarades pompiers n’ont pas pu le reconnaître. Son visage avait fondu et s'était transformé en omble.
Hardison finit par perdre tous les traits de son visage: paupières, oreilles, lèvres, cuir chevelu, peau du visage, poils, la plus grande partie de son nez. Même après plus de 80 chirurgies reconstructives, son visage ressemblait toujours à un masque de peur. Les médecins ont utilisé de la chair tirée de la cuisse pour recouvrir le crâne, laissant ses yeux rétrécis en plaques d'épingle par des couches de peau cicatrisée et fusionnée. Il portait des lunettes de soleil et une casquette de baseball pour se protéger des regards des gens dans la rue. Il devenait aveugle. Il a passé les 15 années suivantes dans l'ombre, luttant contre la dépression et la dépendance aux analgésiques, avant de perdre son mariage et son entreprise de pneumatiques.
Puis, en août 2015, un miracle s'est produit: un donneur potentiel de visage avait été trouvé.
Le chirurgien de Hardison à l'époque était le Dr Eduardo D. Rodriguez, chirurgien plasticien de renom à Manhattan et chef du département de chirurgie plastique du Centre médical Langone de l'Université de New York. Rodriguez, connu dans le monde médical sous le nom de Rodin chirurgical, avait la réputation de repousser les limites pour une greffe radicale plus loin, plus dur et plus méticuleux que jamais. Et il venait juste de recevoir l'autorisation de transplanter le visage d'un homme mort de cerveau âgé de 26 ans qui avait eu un terrible accident de vélo à Brooklyn. Après des tests génétiques, les tissus et le groupe sanguin de l'homme se sont révélés compatibles - un coup de chance unique en une décennie.
À présent, Hardison devait subir la greffe de visage la plus importante au monde à ce jour.
 Dr. Rodriguez (NYU Langone Medical Center)
Dr. Rodriguez (NYU Langone Medical Center) En matière de sauvegarde des visages, Rodriguez avait déjà placé la barre très haut. En 2012, le chirurgien a transplanté avec succès un tout nouveau visage sur un homme du nom de Richard Norris, qui avait perdu son apparence de garçon de choeur, y compris sa langue, ses dents, son nez et sa mâchoire, après un accident avec une carabine 15 ans plus tôt. Mais avec Hardison, Rodriguez prévoyait d'aller plus loin: il remplacerait tout le visage de Hardison, du cou au cuir chevelu, y compris sa mâchoire, son menton, son nez, sa bouche, ses lèvres, ses oreilles et ses paupières, ainsi que tous les tissus sous-jacents. Ce faisant, Rodriguez et son équipe espéraient rétablir la capacité de Hardison de cligner des yeux, sauvant ainsi sa vue qui s’amenuisait.
Rodriguez avait de grandes ambitions. Il ne se contentait pas de créer une alternative passable à l'absence de visage. Il ne souhaitait pas non plus créer un visage avec des malformations chirurgicales évidentes - disparité de couleur de peau, lèvres tombantes, apparence carrée et carrée du visage - comme cela avait été le cas pour les transplantations partielles à totales du visage. Rodriguez cherchait plutôt un remplaçant complètement animé: un visage d'aspect naturel qui pourrait facilement passer dans la foule.
Mais il a également reconnu les risques. Il était bien conscient du fait qu'il était rare de trouver un donneur compatible à ce stade et savait que sa décision de remplacer chaque morceau de mouchoir en papier endommagé donnerait à Hardison une chance de retrouver un semblant de normalité. Dans le même temps, que se passe-t-il si la greffe a échoué? Combien de temps cela durerait-il, en particulier compte tenu du système immunitaire de l'organisme et de sa propension naturelle à rejeter les tissus transplantés étrangers, même avec un régime quotidien de médicaments immunosuppresseurs? Que ferait le patient en cas de défaillance complète de son visage?
Pour s'assurer que les patients potentiels comprennent également ces risques, l'équipe de Rodriguez, composée d'une centaine de médecins, infirmières, immunologues, psychologues, travailleurs sociaux et éthiciens médicaux, procède à un processus exhaustif de sélection des patients.
«Je suis obsessif au sujet de la sélection des patients», dit-il. "Pour moi, la qualité du résultat est bien plus importante que la quantité de cas." La plupart du temps, Rodriguez peut effectuer des reconstructions plutôt que des greffes. Mais dans les rares cas où rien ne fonctionnerait, «je dis à mes patients, comme je l'ai dit à Richard Norris et Patrick Hardison, que cette procédure a 50% de chances de réussir», dit-il. (Il base ce chiffre sur «la complexité de cette procédure chirurgicale et le manque d'informations» sur les résultats à long terme.)
Rodriguez souligne qu'une greffe faciale étendue n'a pas nécessairement moins de chances de succès qu'une greffe moins étendue. Mais étant donné que tant de tissus sont remplacés, le rejet par le corps du patient pourrait entraîner une perte extrêmement dangereuse de tissu.
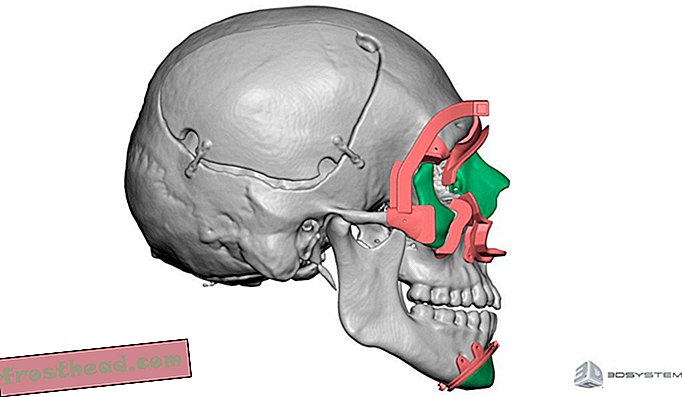 Une image créée par modélisation 3D d'un donneur de greffe de visage. Les couleurs contrastées fournissent un guide de coupe spécifique au patient pour la planification chirurgicale. (Source 3D Systems / NYU Langone Center)
Une image créée par modélisation 3D d'un donneur de greffe de visage. Les couleurs contrastées fournissent un guide de coupe spécifique au patient pour la planification chirurgicale. (Source 3D Systems / NYU Langone Center) La révolution de la greffe de visage est remarquablement nouvelle, elle remonte aux alentours de 2005. Rodriguez, parmi d’autres chirurgiens plasticiens, s’est construit sur un peu plus de 38 expériences de greffe de visage connues dans le monde. Celles-ci ont eu un succès variable. Selon une étude récente publiée dans le British Medical Bulletin, au moins quatre de ces 38 patients sont déjà décédés. Les rapports hospitaliers indiquent trois causes de décès: le rejet chronique du système immunitaire, l’absence ou la réticence des patients à prendre leurs médicaments immunosuppresseurs quotidiens, ou des cancers secondaires, éventuellement associés au schéma thérapeutique.
En 2005, une Française nommée Isabelle Dinoire, mutilée par son Labrador retriever, est devenue la première patiente au monde à subir une greffe de visage partielle. Ses chirurgiens, les docteurs Bernard Devauchelle et Jean-Michel Dubernard, ont greffé un triangle de tissu - nez, bouche et menton - prélevé sur une donneuse en état de mort cérébrale. Dinoire a survécu à la procédure mais est décédée en avril 2016 à l'âge de 49 ans. Ses chirurgiens ont attribué son décès au cancer après que son système immunitaire eut rejeté sa greffe l'hiver dernier, provoquant une perte de sensation et de contrôle des lèvres.
Comme tous les greffés, Dinoire, une fumeuse, prenait de puissants médicaments immunosuppresseurs depuis son opération. Elle avait eu de nombreux accès d'infection. Dans une notice nécrologique du New York Times, l'hôpital de Dinoire a annoncé que le retour de la tumeur maligne de Dinoire opérée pour la première fois en 2015 pourrait être «scientifiquement lié au traitement immunosuppresseur», notant que la mort de Dinoire «illustre parfaitement les défis posés par les greffes de visage».
En décembre 2008, les chirurgiens américains se sont aventurés dans la mêlée. La première patiente américaine était Connie Culp, une femme de l’Ohio dont le mari - voulant la tuer - l’avait blanchie. Culp a perdu son œil droit, son nez, sa bouche et sa mâchoire inférieure dans la fusillade; ensuite, elle ne pouvait ni respirer normalement, ni parler ni manger.
La Dre Maria Siemionow, chirurgienne de la main pionnière à la Cleveland Clinic, a fini par remplacer 80% du visage de Culp. Le nouveau visage de Culp est apparu carré et carré, résultat d'une décision chirurgicale de perfuser la greffe avec des artères et des glandes parotides. Cependant, elle a retrouvé une grande partie de ses sensations nerveuses, ainsi que son aptitude à manger, à sentir, à avaler et même à rire. Depuis son opération, Culp est devenue une ardente défenseure du don d'organes et a beaucoup voyagé pour prendre la parole.
"Je peux sentir maintenant", a-t-elle confié à CNN en 2010. "Je peux manger du steak, je peux manger presque tous les aliments solides, pour que tout s'améliore."
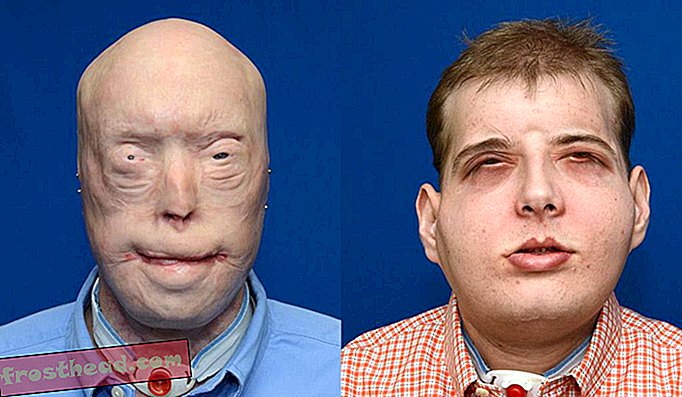 Patrick Hardison en pré-opératoire et à nouveau en post-opératoire le 11 novembre 2015. (NYU Langone Medical Center)
Patrick Hardison en pré-opératoire et à nouveau en post-opératoire le 11 novembre 2015. (NYU Langone Medical Center) Depuis l'opération de Culp, le Dr Bohdan Pomahac, professeur agrégé à la Harvard Medical School et directeur de la chirurgie plastique et de la transplantation à l'hôpital Brigham & Women's de Boston, est devenu un autre pionnier dans ce domaine en plein essor. Pomahac se concentre sur des procédures «simples et réalisables» pour remplacer la partie centrale des patients gravement blessés; une de ses réalisations a été de perfectionner une technique d’artère faciale afin de simplifier l’opération de greffe. Médecin conservateur, il refuse de retirer tout tissu facial vivant et survivant chez ses patients, de peur de ce qui se passerait si la greffe échouait. «Je crois fermement en l'idée de ne causer aucun dommage», déclare Pomahac.
«Notre objectif est de ne pas blesser les patients, ce qui signifie qu'il existe un compromis sur l'esthétique [du visage]», a-t-il ajouté. En cas d'échec de la greffe du visage, «je suis convaincu que nous pouvons sauver un patient», ajoute-t-il, vraisemblablement par une opération de reconstruction.
L'équipe de Pomahac a effectué sept greffes de visage à ce jour. L'un d'entre eux, Dallas Wiens, âgé de 25 ans, a été le premier aux États-Unis à recevoir une greffe complète du visage (bien qu'avec moins de tissu prélevé qu'avec les greffes de Rodriguez). Lorsque le front de Wiens effleura un fil électrique à haute tension en 2008, il fut aveuglé et son visage complètement détruit, fondant comme de la cire de bougie. En mars 2011, Pomahac et son équipe de chirurgiens, d'anesthésistes et d'infirmières ont remplacé le visage de Wiens en 22 heures environ. L'opération "a prouvé que la technique de l'artère faciale pouvait fonctionner", dit Pomahac.
Pomahac note que presque tous les patients transplantés du visage subissent un épisode de rejet aigu à un moment donné, mais que la plupart peuvent être guéris avec un traitement d'immunosuppresseurs plus puissant. Il s'inquiète de l'esthétique plus radicale des équipes de greffes qui remplacent tous les tissus du visage. Parmi ceux-ci, dit-il, citons Rodriguez et un autre chirurgien polonais, le Dr Adam Maciejewski du Centre de cancérologie et de l'Institut d'oncologie de Glicwice, qui a greffé un nouveau visage en 2013 sur un tailleur de pierre polonais âgé de 33 ans, dont la machine avait coupé les tissus du visage si sévèrement qu'il ne pouvait pas être remis en place.
«Il y a des groupes qui continuent de pousser la composante esthétique», observe Pomahac. "Je ne pense pas qu'il y ait quelque chose qui cloche avec ça, mais l'inconvénient est que les patients pourraient se retrouver avec un problème plus grave si la greffe était rejetée."
Dans le cas de Dinoire, la greffe a duré 10 ans. Alors que ses chirurgiens envisageaient un remplacement partiel de ses lèvres, elle est décédée d'un cancer. Dans les cas de greffes encore plus spectaculaires - Richard Norris et Patrick Hardison, par exemple -, Pomahac craint que le rejet du système immunitaire ne signifie qu'une solution de secours minime, voire aucune, à l'exception peut-être des chirurgies répétées à risque. «Dans le cas de Norris, l’équipe chirurgicale a retiré les mâchoires supérieure et inférieure et a connecté le nouveau tissu; de sorte que le monsieur pourrait avoir un trou géant et ne pas avoir de peau du visage si sa greffe échouait », dit-il.
 Eduardo D. Rodriguez avec Patrick Hardison en novembre 2015. (NYU Langone Medical Center)
Eduardo D. Rodriguez avec Patrick Hardison en novembre 2015. (NYU Langone Medical Center) Rodriguez pense que le rejet peut être géré. Il dit que le rejet aigu de greffe peut être traité avec des médicaments et, dans de nombreux cas, évité grâce à un dépistage minutieux. Par exemple, les médecins de Langone ont traité Patrick Hardison avec le médicament Rituximab avant sa greffe, en éliminant efficacement ses lymphocytes B qui auraient pu se révéler «antigéniques» ou incompatibles avec sa greffe, selon des tests pré-opératoires. Les cellules B ont depuis repoussé normalement et Hardison ne montre encore aucun signe de rejet de greffe, selon Rodriguez.
« Le rejet aigu [est] probablement un facteur prédictif de patients qui vont perdre leurs allographes [greffes] dans 10 ans», dit Rodriguez. Lorsque le rejet chronique se produit, ce n'est pas immédiat, mais un processus qui dure plusieurs mois, voire un an. Ceci, dit-il, donne aux médecins le temps d'examiner les options. «Les greffes rejetées auront-elles le même aspect qu'auparavant? Les patients vivront-ils? Oui, affirme Rodriguez. Si les médicaments ne fonctionnent pas, la chirurgie pour remplacer les tissus endommagés est une autre option, même s'il admet que personne n'a encore franchi ce pont.
«La crainte d'un patient qui ne vit pas longtemps avec une greffe n'est pas nouvelle», dit Rodriguez, se référant aux greffes de tissus en général, y compris les organes internes tels que les reins et le cœur. «En 2016, je dirais à mes patients que la plus longue preuve de transplantation de visage est de 11 ans (sur le cas Dinoire). Je leur ai même dit qu'ils pourraient potentiellement mourir dans la salle d'opération ou à la suite de complications liées à cette procédure. “
«Je suis toujours préoccupé par les peurs», poursuit-il. «Mais lorsqu'un patient a eu ces blessures horribles, la conséquence est qu'il veut à nouveau avoir l'air normal et se sentir redevenu normal. Tous les membres de notre équipe expliquent constamment la gravité et la complexité de cette procédure, ainsi que les conséquences des médicaments anti-immunosuppresseurs à long terme.
Néanmoins, le patient rare qui réussit le processus de dépistage extensif de greffe du visage en profite. Pour Patrick Hardison, la vie après son opération est revenue à une nouvelle normalité: il a retrouvé son éclat. Rodriguez et son équipe ont réussi à rétablir le lien entre les nerfs et les restes musculaires survivants de Hardison et les paupières et les vaisseaux sanguins du donneur. Aujourd'hui, le pompier du Mississippi a une vision de 20/30. Il peut conduire, passer du temps avec ses cinq enfants, rendre visite à son entreprise et à ses projets de vie.
"Après mon accident, ma vie était vraiment difficile. Je détestais la vie", a déclaré Hardison au journal The Telegraph plus tôt cette année. «Je suis la même personne que je suis toujours, je suis le même gars ... Je ne suis pas une sensation du jour au lendemain ... Mais je suis mobile maintenant, je peux faire des choses ... Je suis là aujourd'hui parce que je veux que les autres voient qu'il y a de l'espoir au-delà de la blessure. "